Fremdkörpererkrankung
Reticuloperitonitis traumatica
W. Klee, C. Bork, G. Knubben
| Das Wichtigste in Kürze
Ausschließlich erwachsene Rinder betroffen. Verletzung oder Perforation der Vormägen- (meist Netzmagen-) Wand durch einen mit der Nahrung aufgenommenen Fremdkörper. Metallische FK, häufig Drahtstücke oder Nägel, gelangen aufgrund ihrer Dichte meist in die sich unter der Kardia befindende Haube. Durch die kräftigen Haubenkontraktionen können die FK durch die Wand gedrückt werden. Bei Perforation entsteht eine Peritonitis, die in vielen Fällen lokalisiert bleibt. Wichtigste Komplikationen: Traumatische Perikarditis, Abszessbildung in Haube, Leber, Milz, Pleuritis, generalisierte Peritonitis, Vagusläsion. Symptome der FK-Erkrankung: Aufgekrümmter Rücken, gespannte Bauchdecke, verminderte Pansenperistaltik, verminderte Pansenfüllung, schlecht zerkleinerter Kot, erhöhte Körpertemperatur. Diagnose klinisch, mindestens eine Fremdkörperprobe positiv. Glutartest nach wenigen Tagen positiv. Therapie heute bevorzugt konservativ: Verabreichung eines FK-Magneten, mehrtägige systemische Antibiose. Weiterführende Untersuchungen (z. B. Ultraschalluntersuchung der Haube) bei ausbleibender Besserung innerhalb 1 – 2 Tagen. Prophylaxe: Eingabe eines FK-Magneten. |
Prüfungsstoff
Ätiologie und Pathogenese:
Verletzung oder Perforation der Vormägen- (meist Netzmagen-) Wand durch einen mit der Nahrung aufgenommenen Fremdkörper (FK). Die häufigsten FK sind Drahtstücke und Nägel (zusammen etwa 94 %). Im Gegensatz zu kleinen Wiederkäuern fressen Rinder wenig selektiv und spucken kaum etwas aus. Metallische FK gelangen aufgrund ihrer Dichte meist in die Haube, die sich unterhalb der Kardia befindet. Die Haube kontrahiert sich sehr kräftig, so dass auf ihrem Boden liegende längliche, spitze FK mit erheblicher Kraft in oder durch die Wand gedrückt werden können. Wird die Wand perforiert, entsteht eine Peritonitis. In vielen Fällen bleibt diese Entzündung lokalisiert und es entsteht eine Zone der fibrinösen Verklebung, später fibrösen Verwachsung, welche die Haubenmotorik zumindest vorübergehend mehr oder weniger beeinträchtigt. Eine Lösung dieser Verwachsungen ist aufgrund des steten Zuges der Haube möglich. Es kommt eine Reihe von Komplikationen vor:
Abszessbildung in Haube, Leber oder Milz
Vordere funktionelle Stenose (Vagus-Läsion)
Generalisierte Peritonitis
Perikarditis
Pleuritis
Selten Endokarditis
Verletzung von Blättermagen oder Darmteilen
Der perforierende FK kann zurückfallen, sich durch Korrosion auflösen,
abgekapselt werden oder weiter wandern, in seltenen Fällen auch durch
die Bauchwand nach außen.
Epidemiologie:
Unter den Hauswiederkäuern sind fast ausschließlich erwachsene
Rinder betroffen. Die Krankheit war früher häufig. Insgesamt
ist die Inzidenz im Laufe der letzten 30 Jahre anscheinend deutlich gesunken,
seit Heuballen nicht mehr mit Draht gebunden werden.
Selteneres Auftreten im Sommer bei Weidegang.
Klinische Erscheinungen:
Kühe treten vom Futterbarren zurück und zeigen vermindertes Fress- und Wiederkäuverhalten (vagaler Reiz durch den FK führt zur Hemmung des Wiederkäuverhaltens in der Medulla oblongata). Am häufigsten beobachtete Symptome sind aufgekrümmter Rücken, verminderte Pansenmotorik und -füllung, spontanes Stöhnen nach dem Ruktus, sowie Zähneknirschen (Rückenkrümmen = Anzeichen für parietalen Schmerz; spontanes Stöhnen zeigt Schmerzen im Zuge der Haubenkontraktion; Zähneknirschen kann Anzeichen vieler Arten von Schmerz sein). Auch treten ein deutlicher Rückgang der Milchleistung, sowie eine Erhöhung der Bauchdeckenspannung und Bewegungsunlust auf. Temperatur meist zwischen 39,5 und 40 ° C (leichtes Fieber). Meist schlecht zerkleinerter Kot und leichte Pansentympanie. Auch die Kotkonsistenz kann verändert sein. In chronischen Fällen sind Symptome möglicherweise fehlend oder sehr undeutlich. Die Symptomatik ist an den ersten beiden Tagen am ausgeprägtesten und kann danach rasch abklingen.
Diagnostik:
Die beschriebenen klinischen Erscheinungen liefern gute Hinweise. In der Regel ist mindestens eine Fremdkörperprobe positiv (Hinweis: Proben fallen auch bei anderen schmerzhaften Prozessen in Abdomen und Thorax positiv aus, z. B. Labmagenulzera). Die zuverlässigsten Fremdkörperproben sind: Rückengriff, Schmerzperkussion über der Haube mit Perkussionshammer, Stabprobe. Achtung: Negative FK-Probe schließt FK nicht sicher aus. (Kommentar: Der positive Ausfall besteht in leisem, stimmlosem Anstoßen, das in geräuschvoller Umgebung nicht immer zu hören ist. Starke Lautäußerungen mit offener Maulspalte und vorgestreckter Zunge sind kein Hinweis auf Schmerz, sondern auf Angst. Es lohnt sich, einem Tier einige Minuten zuzuhören. Mitunter wird nach einem Ruktus die Atmung auf der Höhe der Inspiration angehalten. Anschließend erfolgt das schon beschriebene stimmlose Stöhnen, engl.: reticular grunt. Um leises Stöhnen nicht zu überhören kann es kann hilfreich sein über Larynx und Trachea zu auskultieren, oder die Handfläche auf den Larynx zu legen, um mögliche Schwingungen zu spüren. Mit einem Rektalhandschuh über dem Flotzmaul kann kurzzeitig Apnoe induziert werden, um eine tiefere Inspiration und somit eine stärkere Kontraktion des Zwerchfells zu erzielen -> höhere Sensitivität durch deutlichere Schmerzreaktion). Mit Metalldetektoren lassen sich naturgemäß nur ferromagnetische FK nachweisen (nicht magnetische FK sind aber selten). Bei längerem Verweilen am Punkt der maximalen Anzeige soll periodisches Ab- und Anschwellen der Anzeige (durch die Haubenkontraktionen) auf nicht perforierende FK hinweisen. Wenn möglich sollte die Haube geröntgt werden, auch zur Kontrolle der Lage des Magneten.
Der Glutartest ist nach wenigen
Tagen positiv; negativer Ausfall spricht dann sehr gegen Ret. per. traum. Ein positives Ergebnis ist jedoch NICHT spezifisch für Ret. per. traum., sondern ist im Gesamtbild zu betrachten. Blutbefunde allein sind ebenfalls nicht diagnostisch. Zuverlässige Indikatoren sind Hyperfibrinogenämie und Hyperproteinämie. (Hohe Plasmaproteine -> hohe Globuline -> hinweisend auf chronischen Prozess). Beide Parameter liefern in Kombination mit einer verkürzten Reaktionszeit im Glutartest und der Leukozytenzahl einen deutlichen Hinweis auf eine Entzündung im Zusammenhang mit RPT. Bei akuter, lokaler Peritonitis häufig Neutrophilie mit regenerativer Linksverschiebung. Bei akuter, diffuser Peritonitis eher Leukopenie mit degenerativer Linksverschiebung. Grund hierfür: Im Gegensatz zu z. B. Hunden, die schnell regenerieren können und hohe Reserven an Neutrophilen im Knochenmark haben regenerieren Rinder langsamer und haben geringere Reserven. D. h. Hunde mit chronischen Infektionen haben oft persistierende Neutrophilie, wohingegen Rinder eher normale Neutrophilenzahlen bis hin zu Neutropenie aufweisen. Ggf. mit Linksverschiebung wegen langsamer Regeneration.
Diagnose einer Peritonitis auch anhand von Bauchhöhlenpunktat möglich: Bei Kühen assoziiert mit massiver Fibrinproduktion und anschließender Fibrinolyse. Es entsteht D-Dimer (Abbauprodukt von Fibrin). Dieses gilt als bestes Kriterium zur Diagnose von Peritonitis. Gehalt an Glucose im Exsudat im Vergleich zum Serum bei Peritonitis erniedrigt, wenn Glukose-verstoffwechselnde Bakterien vorhanden sind.
Die Bandbreite der auftretenden Symptome ist sehr groß. Der Verdacht einer Ret. per. traum. sollte daher durch Ultraschall- oder Röntgenuntersuchungen (sofern vorhanden) bestätigt werden.
Ultraschall: Läßt sich eindeutig nachweisen, daß sich
die Haube bei der charakteristischen zweiphasigen Kontraktion ganz vom
Bauchhöhlenboden abhebt, ist eine akute Ret. per. traum. ebenfalls
unwahrscheinlich. Bei fast allen Kühen mit Ret. per . traum. auffallend langsamere und schwächere Haubenkontraktionen. Der FK selbst lässt sich im US in der Regel nicht darstellen.
 Video,
13 Sek., 5,2 MB Im Video wird die Ultraschallaufnahme
der Haubengegend bei einer Kuh ohne Fremdkörperverdacht gezeigt: es
sind keine Verwachsungen (ggf. als echogene Strukturen erkennbar) zu sehen,
und die Haube hebt sich deutlich von der Unterlage (Zwerchfell) ab. Im
Verlauf eines Pansenkontraktionszyklus ist die Kontraktion der Haube zweiphasig:
erst eine kleinere Kontraktion, dann das unvollständige Erschlaffen
und dann eine größere Kontraktion. Das nachfolgende Bild zeigt
die im Video erkennbaren Strukturen (der Schallkopf ist nach dorsal gerichtet
=> dorsal ist im Bild unten).
Video,
13 Sek., 5,2 MB Im Video wird die Ultraschallaufnahme
der Haubengegend bei einer Kuh ohne Fremdkörperverdacht gezeigt: es
sind keine Verwachsungen (ggf. als echogene Strukturen erkennbar) zu sehen,
und die Haube hebt sich deutlich von der Unterlage (Zwerchfell) ab. Im
Verlauf eines Pansenkontraktionszyklus ist die Kontraktion der Haube zweiphasig:
erst eine kleinere Kontraktion, dann das unvollständige Erschlaffen
und dann eine größere Kontraktion. Das nachfolgende Bild zeigt
die im Video erkennbaren Strukturen (der Schallkopf ist nach dorsal gerichtet
=> dorsal ist im Bild unten).
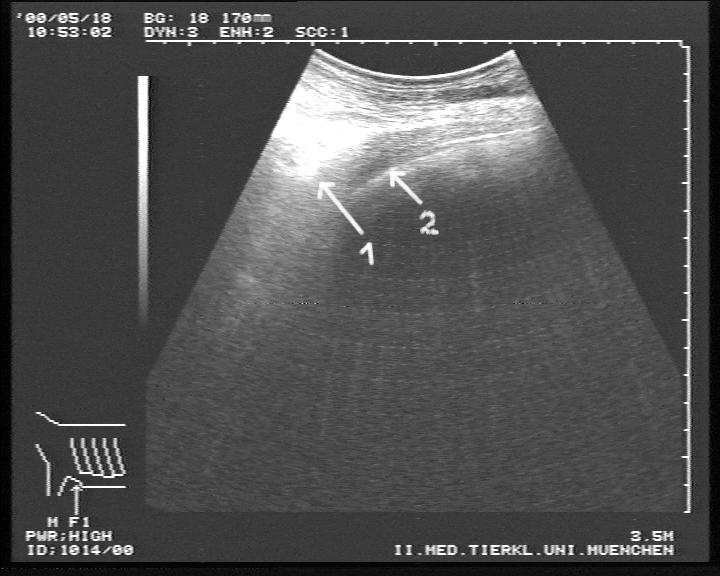 1 = Zwerchfell, 2 = Haubenwand
1 = Zwerchfell, 2 = Haubenwand
 Video,
12 Sek., 0,9 MB Im Video wird die Ultraschallaufnahme
der Haubengegend bei einer Kuh mit Ret. per. traum. gezeigt. Deutlich
ist die zweiphasige Kontraktion des Hauben/Schleudermagenüberganges
erkennbar, die Haube hebt sich jedoch nicht von der Unterlage ab.
Video,
12 Sek., 0,9 MB Im Video wird die Ultraschallaufnahme
der Haubengegend bei einer Kuh mit Ret. per. traum. gezeigt. Deutlich
ist die zweiphasige Kontraktion des Hauben/Schleudermagenüberganges
erkennbar, die Haube hebt sich jedoch nicht von der Unterlage ab.
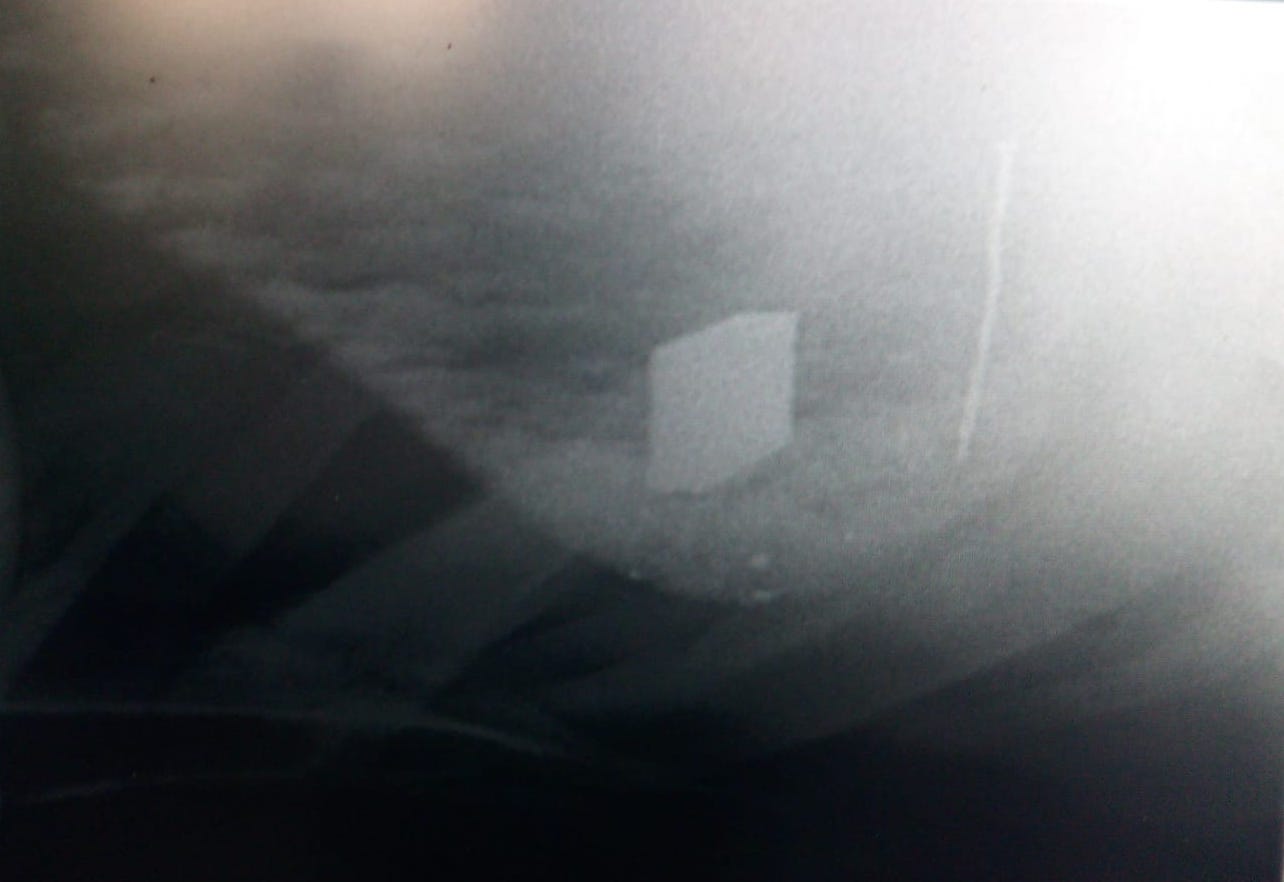
Röntgenbild Haube einer Kuh mit Ret. per. traum. (Orientierung: Links cranial, rechts caudal, oben dorsal, unten ventral). Es ist die Haube mit Sediment sichtbar. Die wabenförmige Struktur ist erkennbar. Am Haubenboden liegt ein röntgendichter, eckiger Magnet. Mit deutlichem Abstand dahinter steckt ein Nagel in der Haubenwand.
Differentialdiagnosen:
Andere Krankheiten, die „Vorderbauchschmerz“ verursachen (s. Glossar).
Therapie:
Optimales Vorgehen hängt von den diagnostischen Möglichkeiten (z. B. Röntgen) ab. Früher war die FK-Operation eine der häufigsten chirurgischen Interventionen in der Großtierpraxis. Heute ist sie eher selten. Meist wird die konservative Behandlung durchgeführt. Sie besteht in der Verabreichung eines FK-Magneten am vorne tief gestellten Tier (richtigen Sitz mit Kompass oder Röntgen überprüfen; falls dabei der Magnet auch nach 1 - 2 Tagen nicht im Bereich der Haube zu lokalisieren ist, sollte ein zweiter eingegeben werden) und mehrtägiger (durchschnittlich 1 Woche) Antibiose (Penicillin). Die Gabe von Entzündungshemmern wird kontrovers diskutiert. Ohne Möglichkeit die Diagnose mittels Röntgen zu bestätigen und damit auch die Lage des Fremdkörpers sowie des Magneten wird von einer Schmerzmittelgabe abgeraten. Stattdessen sollte das Tier am Tag nach der Magneteingabe kontrolliert werden. Geht es dem Tier nach der Magneteingabe (ohne Schmerzmittelgabe) besser, handelt es sich auch um eine Bestätigung der Verdachtsdiagnose (diagnostische Therapie). Der Erfolg beträgt bei dieser konservativen Therapie etwa 85 %. Bei ausbleibender Besserung ist weiterführende Diagnostik und gegebenenfalls die Operation angezeigt. Der Erfolg der chirurgischen Behandlung ist unter diesen Umständen natürlich geringer als nach sofortiger Operation, da auf schwerwiegende oder komplizierte Fälle selektiert wird. Erfolg der Therapie mittels Magneten stark abhängig von Lage des FK und deutlich besser, wenn FK nicht perforiert.
Operationsmethoden (s.
Skript Chirurgie):
WEINGART: Eine hervorgezogene dorsoventral verlaufende Pansenfalte
wird zunächst oben und unten in einem Rahmen eingespannt, der im dorsalen
Wundwinkel mit Hilfe einer Schraube an der Haut befestigt ist. Nach Eröffnung
des Pansens werden die Wundränder mit Häkchen links und rechts
ebenfalls an diesem Rahmen befestigt, so daß sich der eröffnete
Pansen kelchartig nach außen stülpt. Nach Entfernung des FKs
wird der Pansen verschlossen und versenkt.
GÖTZE: Zur Extraperitonealisierung des Operationsfeldes wird der
Pansen zirkulär mit Bauchfell und Faszie vernäht. (Diese Naht
wird nicht gezogen. Sie stört die Pansenmotorik nicht erheblich.)
Nach Eröffnung des Pansens wird eine Ringmanschette eingelegt, deren
Ring der Pansenwand unmittelbar innen anliegen muss damit ausfließender
Panseninhalt nicht die Wunde kontaminiert. Abszesse werden intraoperativ gespalten, oder, je nach Lage, in einer zweiten OP per Laparotomie oder transkutan eröffnet.
Nach erfolgeicher Operation normalisieren sich Fress- und Wiederkauverhalten der Patienten meist innerhalb von drei bis fünf Tagen.
Prophylaxe:
Durch FK-Magneten kann die Inzidenz von FK-Erkrankungen um über
90 % reduziert werden. Zur Eingabe dieser Magneten gibt es spezielle Instrumente.
Die Eingabe darf nicht mit Gewalt und nicht mit einem Schlag erfolgen.
Die Eingabe mit der Hand entspricht nicht der erforderlichen Sorgfalt.
PubMed
Letzte Änderung: 8. 6. 2023
home-page
Inhaltsverzeichnis
© Copyright 2018, Klinik für Wiederkäuer, Ludwig-Maximilians-Universität
München
 Video,
13 Sek., 5,2 MB Im Video wird die Ultraschallaufnahme
der Haubengegend bei einer Kuh ohne Fremdkörperverdacht gezeigt: es
sind keine Verwachsungen (ggf. als echogene Strukturen erkennbar) zu sehen,
und die Haube hebt sich deutlich von der Unterlage (Zwerchfell) ab. Im
Verlauf eines Pansenkontraktionszyklus ist die Kontraktion der Haube zweiphasig:
erst eine kleinere Kontraktion, dann das unvollständige Erschlaffen
und dann eine größere Kontraktion. Das nachfolgende Bild zeigt
die im Video erkennbaren Strukturen (der Schallkopf ist nach dorsal gerichtet
=> dorsal ist im Bild unten).
Video,
13 Sek., 5,2 MB Im Video wird die Ultraschallaufnahme
der Haubengegend bei einer Kuh ohne Fremdkörperverdacht gezeigt: es
sind keine Verwachsungen (ggf. als echogene Strukturen erkennbar) zu sehen,
und die Haube hebt sich deutlich von der Unterlage (Zwerchfell) ab. Im
Verlauf eines Pansenkontraktionszyklus ist die Kontraktion der Haube zweiphasig:
erst eine kleinere Kontraktion, dann das unvollständige Erschlaffen
und dann eine größere Kontraktion. Das nachfolgende Bild zeigt
die im Video erkennbaren Strukturen (der Schallkopf ist nach dorsal gerichtet
=> dorsal ist im Bild unten).
 1 = Zwerchfell, 2 = Haubenwand
1 = Zwerchfell, 2 = Haubenwand
