| Das Wichtigste in Kürze
Stets tödlich verlaufende Virusinfektion des ZNS; nichteitrige Enzephalomyelitis mit unterschiedlicher neurologischer Symptomatik. Übertragung des Virus durch Biss (Füchse, Hunde, Katzen, auch Fledermäuse), lokale Vermehrung an der Eintrittspforte, zentripetale Ausbreitung entlang der Achsenscheiden peripherer Nerven. Später, nach massiver Vermehrung im Gehirn und zentrifugaler Ausbreitung über die Kopfnerven Befall der Speicheldrüsen, Geschmacksknospen und olfaktorischen Zellen. Inkubationszeit 10 Tage bis 6 Monate. Klinische Erscheinungen sehr variabel: u.a. perverser Appetit, erhöhte (sexuelle) Erregbarkeit und Aggressivität ("rasende Wut"), aber auch "stille Wut" bei vorwiegendem Befall des Rückenmarks, Speicheln, Probleme beim Abschlucken. Symptomatik stets progressiv, Tod nach maximal 10 Tagen. CAVE: Keine vorschnelle manuelle Exploration der Maulhöhle bei ZNS-Ausfallserscheinungen! Differentialdiagnosen: alle anderen Erkrankungen, die mit den auftretenden Symptomen vergesellschaftet sind. Tollwut und der Verdacht sind anzeigepflichtig. Schlachtverbot. Prophylaxe: Impfung von Rindern, die auf waldnahe Weiden aufgetrieben werden. Kleine Wiederkäuer werden meist nicht geimpft. |
Prüfungsstoff
| Wesen | Diagnostik |
| Ätiologie | Differentialdiagnosen |
| Epidemiologie | gesetzliche Vorschriften |
| Pathogenese | Prophylaxe |
| Klinische Erscheinungen |
Wesen:
Akute, stets tödlich verlaufende Virusinfektion des ZNS, nichteitrige
Enzephalomyelitis mit unterschiedlicher neurologischer Symptomatik.
Ätiologie:
Lyssavirus aus der Familie Rhabdoviridae.
Es gibt verschiedene Tollwutviren. Das aus Fledermäusen isolierte Virus (bat lysssa virus) unterscheidet sich von dem aus Füchsen und anderen Raubtieren isolierbare.
Die Ordnung Lyssavirus umfasst mehr als 80 Virusspezies, darunter das "klassische" Rabies-Virus, Mokola-Virus, Duvenhage-Virus, Obodhiang-Virus, Kotonkan-Virus, Rochambeau-Virus, Europäisches Fledermaus Lyssavirus(European Bat Lyssavirus - EBVL) Typ 1 und 2, und Australisches Fledermaus Lyssavirus. (Quelle: ProMED Digest, Vol 45, Issue 48). Innerhalb EBLV 1 gibt es zwei "lineages", 1a und 1b. Line 1a ist in Nordeuropa von den Niederlanden bis nach Russland verbreitet, während 1b in Westeuropa von Spanien bis zu den Niederlanden vorkommt. (Quelle: ProMED Digest, Vol 65, Issue 6)
Epidemiologie:
Das Virus wurd fast ausschließlich durch Biss befallener Tiere übertragen. Unter den Nutztieren ist das Rind am häufigsten betroffen, kleine Wiederkäuer seltener, vermutlich, weil Rinder neugierig, kleine Wiederkäuer eher fluchtbereit sind. Überträger
sind bei uns meistens Füchse, mitunter aber auch Katzen oder Hunde. Nach Einführung der oralen Impfung der Füchse mit Lebendvakzine in Ködern gab es einen drastischen Rückgang der Anzahl der Fälle silvatischer Tollwut in West-und Mitteleuropa. Seither werden Fälle von Tollwut vornehmlich bei Fledermäusen nachgewiesen.
So wurden beispielsweise im Zeitraum Juli 2016 bis Mai 2017 in der offiziellen Tierseuchenstatistik in D 22 Fälle von Tollwut erfasst, davon 20 bei Fledermäusen und 2 bei Rindern. (Dtsch. Tierärzteblatt 64 (2016) Okt. - 65 (2017) August).
In Nordamerika spielen Waschbären (Procyon lotor) und Prairiehunde (Gattung Cynomys mit 5 Spezies https://de.wikipedia.org/wiki/Pr%C3%A4riehunde),in Südamerika blutsaugende Fledermäuse (Vampire), in Asien und Afrika streunende Hunde, in Afrika und Asien auch verschiedene Mangusten-Spezies eine wichtige Rolle als Überträger..
Weltweit sterben jährlich etwa 59.000 Menschen an Tollwut (Quelle: ProMED Digest, Vol 34, Issue 43), der größte Teil davon in Ländern,
in denen post-expositionelle Prophylaxe (Impfung) nicht oder nicht rechtzeitig verfügbar ist. In Deutschland starben zuletzt fünf Menschen an Tollwut, nachdem sie Organe von einer Frau transplantiert bekommen hatten, die in Indien von einem tollwütigen Hund gebissen worden und nach ihrer Rückkehr unerkannt an Tollwut gestorben war.
In manchen Ländern (z.B. Indien) ist es vorgekommen, dass Menschen Milch von an Tollwut erkrankten Kühen getrunken haben, was die Frage nach dem Infektionsrisiko für Menschen aufwirft. Es sind keine Berichte über tatsächliche Infektionen auf diesem Weg bekannt. Pasteurisierung würde das Virus inaktivieren. In Anbetracht der fast 100 %igen Letalität empfiehlt sich jedoch die Durchführung von PEP (ProMED Digest, Vol 55, Issue 67).
Indien und China sind die Länder mit den höchsten Zahlen an Tollwut-bedingten Todesfällen bei Menschen.
(ProMED Digest, Vol 62, Issue 9).
In manchen Gegenden Brasiliens häufen sich nächtliche Angriffe durch Vampir-Fledermäuse (vor allem Desmodus rotundus) auf schlafende Menschen. Die Befallenen spüren die Bisse oft nicht, vermutlich weil im Speichel der Fledermäuse lokalanästhetisch wirksame Substanzen sind (ProMED Digest, Vol 60, Issue 1)
Im August 2017 wurde in der Schweiz eine Person von einer offensichtlich kranken Fledermaus gebissen, die danach mit positivem Ergebnis auf Tollwut untersucht wurde. (ProMED Digest, Vol 62, Issue 9).
Pathogenese:
Nach Übertragung des Virus durch Biss kommt es zunächst zu
lokaler Vermehrung, dann zur zentripetalen Ausbreitung durch sukzessiven
Befall von Zellen der Achsenscheiden peripherer Nerven. Im Gehirn erfolgt unter Ausbidung einer nichteitrigen Enzephalitits massive Vermehrung des Virus. Danach kommt es durch zentrifugale Ausbreitung über Kopfnerven zum Befall der Speicheldrüsen,
Geschmacksknospen und olfaktorischen Zellen.
Der Speichel ist schon vor Ausprägung deutlicher Symptome infektiös!
Klinische Erscheinungen:
Sehr variabel!!
Inkubationszeit 10 Tage bis 6 Monate. Nach dieser relativ langen Inkubationszeit
folgt ein meist akuter Verlauf des klinischen Stadiums: Anorexie, plötzlicher
Abfall der Milchleistung, perverser Appetit (Pica, Allotriophagie [= Benagen
von Holz oder ähnlichem]) heiseres Brüllen mit sich überschlagender
Stimme, erhöhte sexuelle Erregbarkeit, Juckreiz, selten erhöhte
Aggressivität ("rasende Wut"). Tenesmus, Einsaugen und Auspressen
von Luft, z.T. mit Einknicken in den Fesselgelenken, Speicheln (Speichel
klar und fadenziehend), manche Tiere versuchen vergeblich, Wasser zu trinken;
mitunter versuchen die Tiere auch zu fressen, können aber nicht abschlucken
und haben dann z.B. Heu im Maul, was den Besitzer und/oder den Tierarzt
dazu veranlassen kann, vorschnell eine manuelle Exploration der Maulhöhle
vorzunehmen.
Stille Wut (bei vorwiegendem Befall des Rückenmarks): Trippeln,
Überköten, aufsteigende Lähmung.
Tonsequenz,
41 Sek., 2,6 MB In der Tonsequenz ist das heisere Brüllen
einer tollwütigen Kuh zu hören. An einer Stelle scheint sich die Stimme zu
"überschlagen".
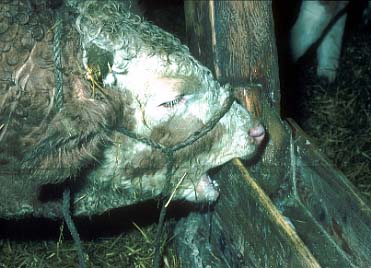 Am Holz der Krippe nagender Bulle.
Am Holz der Krippe nagender Bulle.
 Fehlgeleiteter und übersteigerter Sexualtrieb: ein Bulle versucht,
bei einem anderen Bullen von vorne aufzuspringen.
Fehlgeleiteter und übersteigerter Sexualtrieb: ein Bulle versucht,
bei einem anderen Bullen von vorne aufzuspringen.
Diagnostik:
Alle Kühe mit Speicheln, Verhaltensänderung, offensichtlicher
Schlucklähmung und/oder andern ZNS-Ausfallserscheinungen sollten mit
entsprechender Vorsicht untersucht werden (Anweisungen an Hilfspersonen!).
Intra vitam ist die Diagnose kaum zu sichern. "Typische" Fälle
sind jedoch hinreichend sicher zu erkennen. Von praktischer Bedeutung ist,
dass die Symptomatik stets progressiv ist. Der Tod tritt meist längstens
10 Tage nach Beginn klinischer Symptome ein.
§ :
Verordnung zum Schutz gegen die Tollwut (Tollwut-Verordnung) http://www.gesetze-im-internet.de/tollwv_1991/TollwV_1991.pdf
Tollwut und der Verdacht sind anzeigepflichtig. Tollwutkranke oder
-verdächtige Nutztiere dürfen nicht geschlachtet werden. Heilversuche an verdächtigen Tieren sind verboten. Die zuständige
Behörde kann die Tötung anordnen.
Prophylaxe:
Unterschieden werden prä-expositionelle und post-expositionelle Prophylaxe (PrEP bzw. PEP). Bei Tieren kommt nur PrEP in Frage, bei geimpften Tieren post-expositionell allenfalls Quarantäne, wenn sie zum Zeitpunkt der Exposition unter wirksamem Impfschutz standen.
Impfung von Rindern, die auf waldnahe Weiden aufgetrieben werden. Impfung von Hütehunden.
Für das Procedere bei Menschen, die gebissen worden sind, hat die WHO 2018 ihre Empfehlung geändert. Bisher wurde die systemische (intramuskuläre) Applikation von (sehr teurem) Rabies-Immunglobulin (RIG, entweder von Menschen oder von Pferden) empfohlen. Jetzt wird empfohlen, nach gründlicher Waschung einer Wunde deren intradermale Umspritzung mit RIG (zusätzlich zur Applikation einer Vakzine), was den Bedarf an RIG auf einen sehr geringen Bruchteil reduziert. (ProMED Digest, Vol 68, Issue 12)
Zur Frage der generellen prophylaktischen Impfung von Studierenden der Tiermedizin: Zumindest nicht
alle Kranken-Versicherungen übernehmen die Kosten, auch nicht, wenn die Möglichkeit
der Exposition bescheinigt wird. Die Kosten einer PEP
werden hingegen übernommen.
Letzte Änderung: 04. 02. 2018
home-page
Inhaltsverzeichnis
© Copyright 2018, Klinik für Wiederkäuer, Ludwig-Maximilians-Universität
München